Ago 30, 2021 | Congresso Sihta 2021

Le Comunicazioni del XIV Congresso 2021
Anche quest’anno il XIV Congresso Nazionale Sihta ha riservato ampi spazi ai numerosi lavori scientifici che ancora una volta sottolineano il sempre più alto interesse per il tema dell’Hta.
Durante lo svolgimento del Congresso dal 26 al 29 ottobre prossimo, la fascia oraria 9.00 – 11.45 sarà quindi dedicata alle Comunicazioni orali trasmesse in diretta sul sito sihta.it sul quale, per la libera consultazione, saranno anche pubblicati i lavori delle presentazioni off-line selezionati dal Comitato scientifico del Congresso.
Non sorprende che l’area di maggior interesse, tra le quattro proposte dalla Call for Abstract di questa edizione, sia risultata quella inerente l’Organizzazione intesa come elemento centrale di ogni processo di cambiamento. Saranno otto gli slot che durante le quattro mattine dal 26 al 29 ottobre vedranno protagonisti i numerosi relatori degli altrettanti lavori, presentati al vaglio del Comitato scientifico, che tratteranno i seguenti temi:
Martedì 26 ottobre
ore 9.00-10.55 COVID-19
Moderatori Andrea Silenzi, Pietro Refolo
11.00-11.55 HTA NELLE GRANDI PATOLOGIE ONCOLOGIA
Moderatori Emanuela Caiazza, Paolo Sciattella
—
Mercoledì 27 ottobre
ore 9.00-10.55 POTENZA DEL DIGITALE
Moderatori Paolo Lago, Elena Bassanelli
11.00-11.55 HTA NELLE GRANDI PATOLOGIE CARDIOVASCOLARE
Moderatori Anna Ponzianelli, Andrea Silenzi
—
Giovedì 28 ottobre
ore 9.00-10.55 LA VALUTAZIONE DEL CAMBIAMENTO
Moderatori Gianfranco Damiani, Anna Odone
11.00-11.55 LA VALUTAZIONE ECONOMICA AL CENTRO
Moderatori Paolo Sciattella, Anna Ponzianelli
—
Venerdì 29 ottobre
ore 9.00-10.55 HTA DEI PROCESSI
Moderatori Alessandra Lo Scalzo, Marta Rigoni
ore 9.00-10.55 LA MISURA DELL’INNOVAZIONE
Moderatori Chiara De Waure, Irene Colangelo

I lavori selezionati per le Comunicazioni Abstract Off-Line del XIV Congresso 2021

Gli appuntamenti, gli incontri, le sessioni ECM/CFP nel programma del XIV Congresso 2021

Quote scaglionate e ISCRIZIONI AGEVOLATE per i soci Sihta, Siti, Sifo Aie, Aies e Presentatori ABSTRACT. TARIFFE SPECIALI per Studenti, Specializzandi e Dottorandi associati Sihta
Mar 30, 2021 | HTA News
 Lo Stato in crisi parte da una semplice domanda: nella gestione della pandemia da Covid-19, l’Italia poteva fare meglio?
Lo Stato in crisi parte da una semplice domanda: nella gestione della pandemia da Covid-19, l’Italia poteva fare meglio?
Con il contributo multidisciplinare di 35 tra esperti e accademici, il libro, curato da Patrick Trancu edito da Franco Angeli, ci aiuta a rivedere gli eventi dell’ultimo anno da una prospettiva diversa: quella della gestione di crisi.
La pandemia, conclamata a febbraio dell’anno scorso, si è rapidamente trasformata da emergenza sanitaria a crisi sistemica, mettendo le nostre istituzioni a dura prova sotto molteplici fronti. Facendo emergere in primo luogo la difficoltà a ragionare in termini di complessità e la fragilità del sistema sanitario, sociale ed economico. Una crisi epocale, che ha colpito duramente tutti gli Stati, aggravata dalle carenze strutturali e dall’impreparazione, che hanno giocato un ruolo chiave, insieme all’assenza di comunicazione chiara ed efficace, di trasparenza del sistema di gestione e dei rapporti con gli altri Paesi, nella percezione dei cittadini.
Il libro affronta le peculiarità delle crisi del XXI secolo, la distinzione con l’emergenza e fornisce al lettore alcune nozioni di base. Dopo un’analisi di come lo Stato è organizzato per gestire situazioni emergenziali e critiche, vengono analizzati in dettaglio la gestione della crisi pandemica nella prima fase, i limiti emersi, il ruolo di scienziati, esperti e giornalisti. Tra i temi presi in esame c’è poi il problema della gestione del dato e dell’informazione, elementi fondamentali di tutti i processi decisionali. Per avere dati utili alla decisione servono cultura, competenze specifiche, infrastruttura e processi che, se sono carenti in tempi normali, lo saranno ancor più in tempi di crisi. Uno dei molti contributi che compongono questa importante opera (La difficile gestione dei dati) parte proprio da qui, dall’analisi della crisi di gestione del dato e dell’informazione, evidenziatasi nell’arco dell’ultimo anno, ma che è specchio della arretratezza del nostro sistema informativo, e della diffusa mancanza di una cultura del dato.
Il Covid-19 dovrebbe suonare come il campanello d’allarme per la prossima crisi. Per non farsi trovare nuovamente impreparati dobbiamo prendere coscienza che un ripensamento del sistema di gestione di crisi dello Stato non è più procrastinabile.
Per volontà degli autori i proventi del libro verranno devoluti alla Fondazione Theodora, dal 1995 un sostegno per i bimbi in ospedale
Mar 17, 2021 | Uncategorized

In considerazione del protrarsi dell’emergenza sanitaria legata al Covid-19, le giornate dedicate all’HPF2021 saranno realizzate in forma telematica, con collegamento da remoto.
Lunedì 12 Aprile 2021
Lunedì 14 + Martedì 15 Giugno 2021
Lunedì 20 + Martedì 21 Settembre 2021
Lunedì 25 Ottobre 2021
Mar 10, 2021 | News
Fin dall’inizio della pandemia tutto il mondo si è ritrovato a considerare e rielaborare nuove strategie comportamentali quali distanziamento fisico, uso della mascherina, lavaggio frequente e disinfezione delle mani. Abbiamo inoltre avuto modo di ripassare dai vecchi libri di scuola il significato del termine vaccino: “un farmaco biologico sviluppato con lo scopo di stimolare il sistema immunitario a produrre anticorpi deputati a combattere un’infezione causata da un determinato microrganismo”.
Attualmente in Italia sono disponibili 3 vaccini contro il COVID-19 sviluppati rispettivamente da Pfizer-BioNTech, Moderna e Oxford/AstraZeneca. Un ulteriore vaccino, prodotto da Johnson&Johnson (J&J), è stato recentemente autorizzato dall’agenzia europea per i medicinali EMA (European Medicines Agency). L’aspetto fondamentale che differenzia i vaccini Pfizer e Moderna dagli altri due vaccini sviluppati da Oxford/AstraZeneca e J&J riguarda la tecnologia di formulazione.
Il vaccino Oxford/AstraZeneca sfrutta una tecnica utilizzata comunemente per la formulazione dei vaccini, ovvero quella del vettore virale: un virus viene svuotato del suo materiale genetico, reso quindi inoffensivo e riempito con del materiale genetico codificante la parte antigenica del patogeno d’interesse. Nel caso di Oxford/AstraZeneca è stato scelto come vettore virale un adenovirus di scimpanzé modificato per veicolare il materiale genetico codificante per la proteina Spike (S) del virus SARS-CoV-2. Questo tipo di formulazione è la più facile da maneggiare in quanto può essere conservata in comuni frigoriferi ad una temperatura tra 2°C e 8°C. Anche l’ultimo vaccino autorizzato, sviluppato da J&J, sfrutta la tecnologia del vettore virale sopra descritta; ciò che lo differenzia dal vaccino Oxford/AstraZeneca è la temperatura di conservazione: la formulazione di J&J, infatti va tenuta a -20°C e rimane stabile tra i 2°C e 8°C per 3 mesi.
Pfizer-BioNTech e Moderna, invece, hanno sviluppato un vaccino ad RNA messaggero (mRNA), codificante per la proteina Spike. L’RNA o acido ribonucleico è una molecola polimerica, normalmente presente nel nostro organismo, implicata in vari ruoli biologici di tra cui la codifica e l’espressione dei geni; nello specifico l’mRNA è responsabile della codifica e del trasferimento delle informazioni contenute nel DNA verso il sito cellulare adibito alla sintesi delle proteine. Le due aziende sopracitate utilizzano un approccio molto più complesso e sicuro per veicolare l’mRNA: il vettore di trasporto, in questo caso, è costituito da nanoparticelle lipidiche (dimensioni 300 nm). Le funzioni principali di questo vettore sono: proteggere l’mRNA, grazie al loro carattere lipidico, permettergli più facilmente di raggiungere l’interno della cellula, evitarne la distruzione da parte degli enzimi lisosomiali e svuotare il contenuto nelle vicinanze dei ribosomi. La particolare composizione delle nanoparticelle lipidiche utilizzate da Pfizer e Moderna spiega perché i loro due vaccini debbano essere conservati a temperature molto basse (tra -60°C e -80°C Pfizer e tra -25°C e -15°C Moderna). La differenza di temperatura di conservazione tra il vaccino di Pfizer e quello di Moderna è dovuta probabilmente alla differente composizione dei due vettori; sembrerebbe infatti, che Moderna utilizzi un componente lipidico aggiuntivo che permette di stabilizzare la formulazione anche a -20°C.
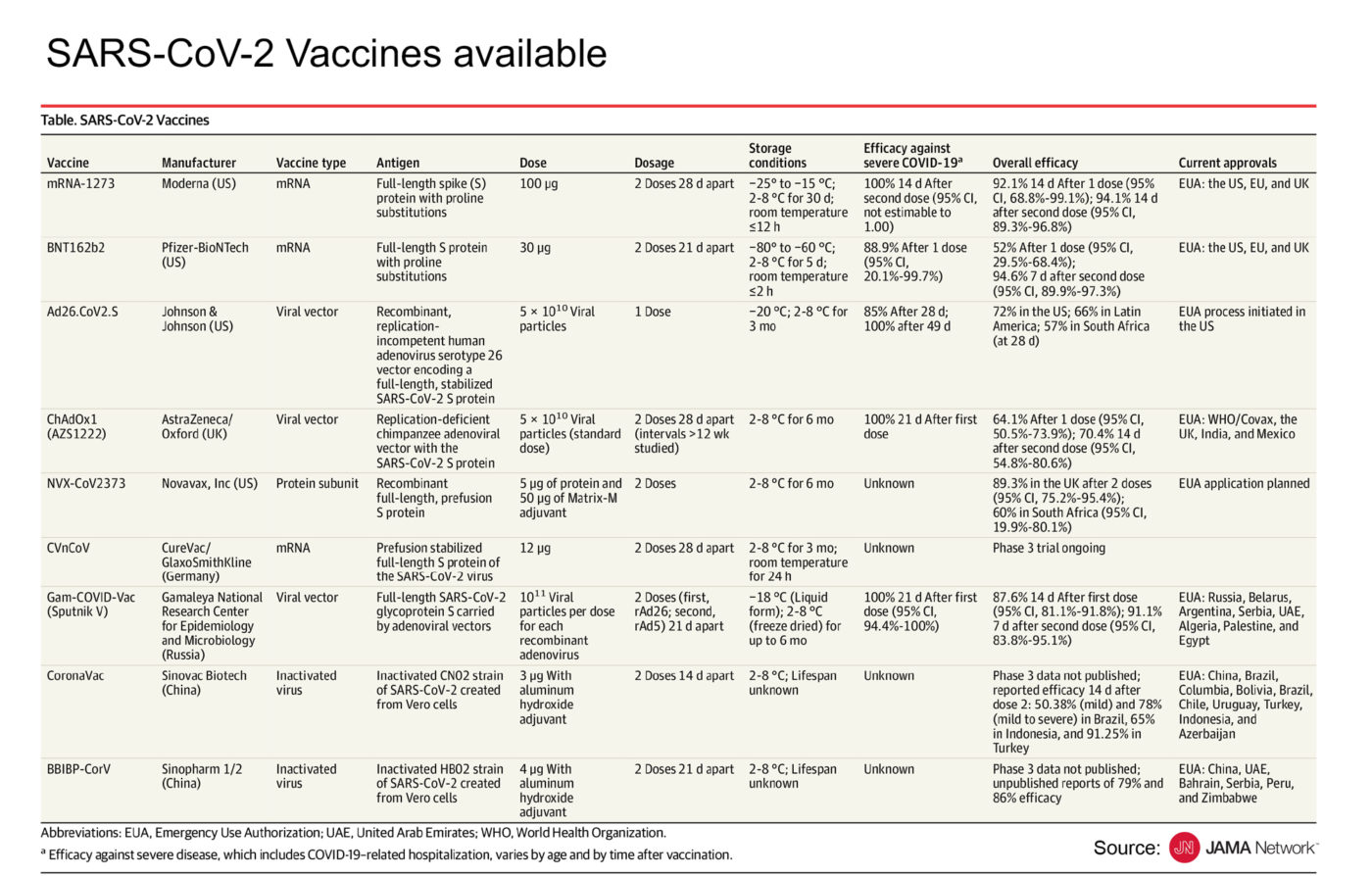
JAMA. Published online February 26, 2021. doi:10.1001/jama.2021.3199
La differente tecnologia utilizzata per sviluppare i vaccini 3 vaccini si ripercuote anche sul loro profilo di sicurezza; le nanoparticelle infatti sono potenzialmente molto più sicure rispetto ai vettori virali che, anche se ingegnerizzati ed inattivati, sono pur sempre virus.
Oltre alla diversa tecnologia, i vaccini sopra descritti si differenziano per numero di dosi da somministrare, tempistiche di somministrazione le dosi, profilo di efficacia e appropriatezza d’uso in base all’età.
Tra i 4 vaccini solo quello sviluppato da J&J viene somministrato in una singola dose. Gli altri 3 i vaccini, invece, richiedono una doppia somministrazione per garantire la massima efficacia possibile ma, mentre la seconda dose di Pfizer-BioNTech viene somministrata dopo 21 giorni dalla prima, per gli altri due vaccini è previsto un intervallo di 28 giorni. Per quanto riguarda l’efficacia i due vaccini ad mRNA hanno mostrato un’efficacia maggiore rispetto ai vaccino a vettore virale. I vaccini di Pfizer-BioNTech e Moderna hanno infatti un’efficacia di circa il 95% che sta ad indicare che su 100 persone vaccinate 95 diventano immuni. I vettori virali di Oxford/AstraZeneca e J&J, invece, hanno un’efficacia di circa il 70%. In termini di efficacia c’è da fare una precisazione per quanto riguarda il vaccino J&J: negli studi, infatti, sono stati forniti dati di efficacia diversi in base allo stato in cui la vaccinazione è stata effettuata: 72% in USA, 66% in America Latina e 57% in Sud Africa. Visti i risultati dei dati di efficacia, tutti questi vaccini sono da considerarsi un ottimo risultato se si pensa che di solito le agenzie regolatorie approvano la commercializzazione di un vaccino con almeno il 60% di efficacia.
L’analisi delle reazioni avverse insorte in seguito alla somministrazione dei vaccini attualmente disponibili ha permesso di delineare un profilo di sicurezza che risulta pressoché sovrapponile per tutte e tre le formulazioni. Nello specifico non sono stati evidenziati casi gravi di reazioni locali o sistemiche e gli eventi avversi più comuni riscontrati sono eventi avversi riconducibili alla somministrazione della maggior parte dei vaccini in commercio: dolore al sito di iniezione, febbre, mal di testa, stanchezza e debolezza muscolare.
La possibilità di poter usufruire di più armi preventive con un ottimo profilo di efficacia e un buon profilo di sicurezza apre la possibilità di garantire a tutta la popolazione l’immunizzazione e permettere così di raggiungere l’immunità di gregge. Con il termine immunità di gregge si intende quel meccanismo che si instaura all’interno di una comunità per cui se la grande maggioranza degli individui è vaccinata e sviluppa anticorpi, la circolazione di un agente infettivo viene drasticamente limita, andando in questo modo a proteggere anche coloro che non possono sottoporsi a vaccinazione (ad esempio per particolari problemi di salute).
Francesco Cattel
Mar 1, 2021 | News
La pandemia ha determinato un’accelerazione della ricerca e rivoluzionato tutti gli standard vigenti appena un anno fa, dando spazio ad autorizzazioni di emergenza anche in carenza di solide ed inequivocabili prove di efficacia. L’esempio più recente di questa emergenza autorizzativa è stato senz’altro il dibattito scientifico e mediatico sul tema degli anticorpi monoclonali nei pazienti con Covid-19 di gravità lieve o moderata. La discussione sulla validità e appropriatezza di questa classe di farmaci ha infatti interessato l’ampia comunità scientifica internazionale e tutti i paesi del mondo occidentale. Nelle scorse settimane anche nell’agenzia regolatoria italiana le differenti posizioni si sono confrontate accesamente, e ampio risalto mediatico è stato dato alle diverse posizioni sollevate dalla decisione di introdurre questo farmaco nelle opzioni terapeutiche per i pazienti Covid-19. La fase più acuta del confronto si è ora conclusa, in Italia i primi due anticorpi monoclonali sono stati approvati con un provvedimento ad hoc e, analogamente, l’americana FDA ha stabilito una “emergency authorization”.
Considerando la tempistica inevitabilmente lunga della vaccinazione anti-Covid-19, l’esigenza di disporre di trattamenti specifici resta comunque prioritaria e la ricerca in argomento dovrà proseguire con intensità, sia nello sviluppo e test di nuove molecole (ivi compresi altri monoclonali), sia nella conduzione di trial clinici e raccolta di evidenze nello scenario applicativo.
A prescindere dalle decisioni adottate dagli enti regolatori, la terapia del Covid-19 con anticorpi monoclonali pone problemi nuovi che è opportuno esaminare. Un’autorevole valutazione sull’argomento è stata pubblicata dal JAMA in un editoriale del 21 Gennaio scorso (“Neutralizing Monoclonal Antibody for Mild to Moderate Covid-19”, JAMA 2021;325:644). Anzitutto, gli anticorpi oggetto di questa prima approvazione provvisoria non si sono dimostrati efficaci nei pazienti Covid-19 ospedalizzati. Al contrario, un trial condotto in outpatients con malattia lieve o moderata ha riscontrato una diminuzione della viremia e una ridotta necessità di accedere agli ospedali.
Questi risultati sollevano questioni assistenziali rilevanti, soprattutto perché la somministrazione di questi anticorpi va eseguita in ambito ospedaliero richiedendo la definizione di percorsi, spazi e personale dedicato. Altro elemento di criticità è dato dalla definizione della popolazione target, stante l’ampia platea di soggetti potenzialmente interessati perché portatori di uno o più dei fattori di rischio che identificano l’indicazione terapeutica per questi anticorpi (età, obesità, diabete, insufficienza renale, immunodepressione).
Terminato il tempo della polemica e della discussione, per una reale e sostenibile applicazione di questo strumento terapeutico, l’attenzione degli scienziati e degli operatori dovrà ora essere posta sulla definizione dei percorsi di accesso (quali pazienti, in quale fase della malattia), di terapia (sedi ospedaliere, minimizzazione del rischio e carico sui già gravati ospedali), e di monitoraggio degli esiti (riduzione dei ricoveri, durata della malattia, eventi maggiori).
Andrea Messori, Giandomenico Nollo


 Lo Stato in crisi parte da una semplice domanda: nella gestione della pandemia da Covid-19, l’Italia poteva fare meglio?
Lo Stato in crisi parte da una semplice domanda: nella gestione della pandemia da Covid-19, l’Italia poteva fare meglio?
